– augmentation cylindrique ou fusiforme de la lumière de l'œsophage (diffuse ou locale) avec altération de l'évacuation des aliments dans l'estomac. Se manifeste cliniquement par une dysphagie, des douleurs thoraciques, des régurgitations alimentaires dans cavité buccale, émaciation, toux nocturne. Pour poser un diagnostic, une œsophagoscopie, une radiographie de l'œsophage et une manométrie œsophagienne sont réalisées ; selon les indications de l'échographie ou de la MSCT des organes abdominaux, scintigraphie de l'œsophage. Le traitement vise à éliminer la cause de la maladie ; une intervention chirurgicale peut être nécessaire (dilatation par ballonnet du sphincter cardiaque, excision du diverticule œsophagien, résection de l'œsophage pour cancer).
Symptômes de dilatation de l'œsophage
La clinique de dilatation de l'œsophage se développe progressivement. Au début, les symptômes sont transitoires, mais avec le temps, dans le contexte de modifications organiques de l'œsophage, l'intensité des symptômes augmente, des maladies et des complications concomitantes se développent qui, si elles ne sont pas traitées, peuvent entraîner la mort du patient. .
Sur étapes initiales La maladie du patient est perturbée par une dysphagie et des douleurs thoraciques. En présence de cardiospasme, les premières manifestations peuvent être soudaines : sur fond de peur ou de choc émotionnel sévère, il y a une sensation de boule dans la gorge, une douleur au niveau du processus xiphoïde ou derrière le sternum. Ces symptômes disparaissent rapidement, mais réapparaissent après un certain temps. Progressivement, les épisodes de dysphagie deviennent plus fréquents et ne disparaissent plus d’eux-mêmes. Pour améliorer le mouvement des aliments dans l'estomac, le patient peut faire certains efforts : comprimer les parties inférieures de la poitrine, laver constamment les aliments avec de l'eau, avaler de l'air, etc. La douleur derrière le sternum s'intensifie également, irradiant vers l'épigastre, les omoplates et le bras gauche (peut ressembler à la douleur de l'angine de poitrine). Un sentiment de peur se forme avant de manger.
Les symptômes d'obstruction augmentent en raison de l'expansion de l'œsophage. Le patient se plaint souvent de crises intraitables de hoquet et de régurgitations des aliments consommés. Parfois, il y a des vomissements abondants de masses alimentaires non digérées sans mélanges. d'acide chlorhydrique et la bile, qui apporte un soulagement important, parfois les vomissements entraînent même une disparition temporaire des symptômes.
En raison du fait que l'œsophage est constamment surpeuplé, l'expansion s'étend à ses parties supérieures, c'est pourquoi la nuit, en position horizontale, des masses de nourriture liquide s'écoulent et pénètrent dans les cordes vocales et Voies aériennes. Un symptôme pathognomonique de la dilatation de l'œsophage apparaît : la toux nocturne. Une bronchite se développe, puis une pneumonie par aspiration, une bronchectasie. En raison du fait que la nourriture ne pénètre pratiquement pas dans l'estomac et que les patients sont souvent obligés de faire vomir pour soulager la maladie, un épuisement se développe qui, en combinaison avec des maladies graves concomitantes, peut même entraîner la mort du patient.
L'élargissement de l'œsophage doit être différencié du reflux gastro-œsophagien, de la tumeur médiastinale, de la bronchectasie, de la tuberculose, des maladies coronariennes, de la dysphagie neurogène, des lésions œsophagiennes dues à l'amylose et à la sclérodermie.
Diagnostique
Dès l’apparition des premiers symptômes de dilatation de l’œsophage, vous devriez consulter un gastro-entérologue. Lors de l'examen et de l'examen du patient, une expansion des limites de la matité au-dessus du médiastin est révélée; parfois, une saillie élastique molle sur le cou gauche, contenant des masses alimentaires et du liquide, est palpée.
Les méthodes les plus informatives pour diagnostiquer une hypertrophie de l'œsophage sont l'examen par un endoscopiste avec œsophagoscopie et radiographie de l'œsophage. L'œsophagoscopie n'est possible qu'après l'évacuation des masses liquides de sa lumière - les phénomènes d'œsophagite et d'ulcération sont visualisés. Grâce à cette étude, il est possible d'identifier la cause de la dilatation de l'œsophage (achalasie cardia, tumeur, cicatrices et constrictions adhésives, diverticules).
Sur une radiographie avec contraste, la lumière de l'œsophage est élargie et remplie de masses alimentaires. L'agent de contraste se dépose longtemps, sous forme de flocons de neige. L'évacuation du produit de contraste de l'œsophage est considérablement retardée (plus de plusieurs heures). La manométrie œsophagienne permet d'identifier les troubles de la motilité œsophagienne. Pour le diagnostic différentiel, une échographie et une MSCT des organes abdominaux, une scintigraphie de l'œsophage sont réalisées.
Traitement de la dilatation de l'œsophage
L’objectif principal du traitement de l’œsophage dilaté est d’éliminer la cause de cette affection. Si une dilatation de l'œsophage s'est formée dans le contexte d'une achalasie cardiaque, il convient d'expliquer au patient l'importance de suivre une routine quotidienne et un régime alimentaire. L'état psychologique du patient est d'une grande importance pour rétablir la régulation autonome normale et éliminer le frénospasme. La tâche du médecin traitant est donc de rassurer le patient et de lui inculquer la foi dans la réussite de la maladie.
Nommé régime spécial et un traitement anti-inflammatoire. Les aliments doivent être doux chimiquement, mécaniquement et thermiquement. Pour éviter la stagnation, l’œsophage doit être vidé de son contenu avant le coucher. Boire recommandé eaux alcalines, décoctions d'herbes destinées à laver l'œsophage. Depuis médicaments Des blocages vagosympathiques sont effectués, des vitamines B et des antispasmodiques sont prescrits.
Si le traitement conservateur est inefficace, une dilatation par ballonnet du sphincter cardiaque et un bougienage de l'œsophage sont réalisés pour restaurer sa perméabilité. La dilatation du ballon est contre-indiquée dans le contexte d'œsophagite, de fissures et d'ulcères dans la zone de sténose, car elle peut entraîner une rupture de l'œsophage. En cas de modifications organiques importantes du sphincter cardiaque, une cardiomyotomie peut être nécessaire. Chez les patients affaiblis et en présence de contre-indications à la restauration chirurgicale de la perméabilité œsophagienne, une gastrostomie peut être réalisée jusqu'à ce que l'état se stabilise. Si des diverticules sont présents, ils sont excisés. Si un patient reçoit un diagnostic de cancer de l'œsophage à un stade précoce, une résection de l'œsophage suivie d'une chirurgie plastique est réalisée.
Prévision
Le pronostic de la dilatation de l'œsophage est favorable, mais plus elle est commencée tôt, plus l'efficacité du traitement est élevée (dans les premiers stades de la maladie, l'efficacité de l'intervention chirurgicale est supérieure à 90 %). La prévention spécifique de la dilatation de l'œsophage n'a pas été développée. Les maladies pouvant conduire à cette pathologie doivent être rapidement identifiées et traitées.
Aujourd'hui, la dilatation endoscopique par ballonnet du sphincter cardiaque est une méthode moderne, efficace et très populaire pour traiter l'achalasie cardiaque. Son essence réside dans l'étirement forcé d'une section rétrécie du tube œsophagien à l'aide d'un dispositif spécial.
La cardiodilatation est réalisée à n'importe quel stade de cette maladie. Les contre-indications à son utilisation sont la présence d'une hypertension portale avec varices œsophagiennes, d'une œsophagite sévère, de maladies du sang accompagnées d'une violation du système de coagulation et d'un certain nombre d'affections décompensées. Un dilatateur à ballonnet est inséré dans la zone rétrécie de trois manières :
- par le canal instrumental de l'endoscope,
- en parallèle du fibroscope,
- le long de la corde de guidage.
Dans le premier cas, l'endoscope est avancé jusqu'au bord supérieur du rétrécissement. Ensuite, un dilatateur à ballonnet est inséré à travers son canal instrumental. Il est installé sous contrôle visuel de sorte que le bord supérieur du ballon soit légèrement plus haut que le bord supérieur de la zone d'achalasis, et le liquide est introduit dans le système ou pompé avec de l'air. A la fin du processus de dilatation, le ballon est remis dans son état initial, retiré de la même manière, et un examen endoscopique de la zone d'intervention est réalisé.
Dans la deuxième option, un dilatateur à ballonnet enroulé est d'abord inséré aveuglément dans l'œsophage, puis un fibroscope est avancé parallèlement à celui-ci. Sous contrôle endoscopique, un ballon est installé au niveau du rétrécissement et la dilatation commence. A la fin, le ballon est dégonflé, tiré vers l'extérieur et un audit de la zone d'intervention est réalisé.
Dans la troisième méthode, un dilatateur à ballonnet est enfilé sur un fil préinstallé et avancé le long du fil jusqu'à la zone d'achalasis. Dans ce cas, la profondeur d'insertion requise du dilatateur à ballonnet est déterminée par les marques sur le cathéter. De nombreux experts estiment cette méthode la dilatation par ballonnet est la plus optimale du fait qu'elle permet d'utiliser des dilatateurs à ballonnet de différents diamètres.
Le cardiodilatateur est constitué d'un tube-sonde en caoutchouc, au bout duquel est fixé un ballon. La pression dans le ballon est créée avec une poire sous le contrôle d'un manomètre ou en injectant du liquide à l'aide d'une seringue (selon le type de dilatateur). En ce qui concerne les structures pneumatiques, au tout début du traitement, des dilatateurs plus petits sont généralement utilisés, créant une pression de 180 à 200 mm Hg. Art., utilisez ensuite des cylindres de plus grand diamètre, en augmentant progressivement la pression jusqu'à 300-320 mm Hg. Art.
Au cours de la procédure, les patients peuvent ressentir une douleur modérée dans la région thoracique ou épigastrique. Après la séance, on leur prescrit un repos au lit et un jeûne de deux à trois heures jusqu'à disparition de la douleur.
La valvuloplastie par ballonnet est basée sur des méthodes de cathétérisme des cavités cardiaques, mais elle diffère de cette dernière par un plus grand degré de traumatisme du système cardio-vasculaire et la difficulté de mise en œuvre. Nous avons réalisé simultanément l'étude diagnostique et l'intervention chirurgicale, ce qui nous a permis de réduire la dose de rayonnement reçue par le patient et la durée de son séjour à l'hôpital.
Pour réaliser une dilatation par ballonnet chez les patients présentant une sténose aortique valvulaire et sous-valvulaire, en plus des instruments généralement acceptés pour la recherche intracardiaque, des conducteurs de 260 à 300 cm de long, des conducteurs rigides pour la fixation du cathéter à ballonnet au moment de la dilatation, divers cathéters simulés pour le cathétérisme de le ventricule gauche, il faut des cathéters de dilatation avec ballons de différents diamètres, des seringues avec manomètre.
Les artères fémorales ont été choisies comme accès chirurgical pour les enfants de plus d'un an, dont le diamètre, par rapport aux autres vaisseaux utilisés pour le cathétérisme, réduit le risque de complications possibles liées à l'insertion d'un cathéter à ballonnet. Cependant, l'utilisation de cet accès chez les enfants de la première année de vie est difficile en raison du petit diamètre des artères fémorales. Ainsi, chez les patients de la première année de vie, nous avons été les premiers au monde à développer et à appliquer un accès original par l'artère sous-scapulaire droite.
Artère sous-scapulaire
Pour cathétériser le côté gauche du cœur, l'artère axillaire droite et l'artère sous-scapulaire qui en découle ont été exposées. Après avoir isolé les artères axillaire droite et sous-scapulaire droite, les extrémités proximale (par rapport à l'artère sous-scapulaire) et distale de l'artère axillaire droite ont été fixées sur des supports. L'artère sous-scapulaire a été isolée à une distance de 1,0 à 1,5 cm de son embouchure.L'extrémité distale de ce dernier a été ligaturée, la lumière de l'artère a été ouverte et un cathétérisme du ventricule gauche, une ventriculographie gauche et une aortographie ont été réalisés à l'aide des cathéters 4 et 5F. Après confirmation du diagnostic, un cathéter à ballonnet a été inséré dans le ventricule gauche à l'aide d'un fil guide de 0,020 et une valvuloplastie à ballonnet a été réalisée. Elle a été réalisée à l'aide de cathéters à ballonnet 5F de Schneider (Suisse), Cordis, GSCI (USA), BALT (France). Le diamètre des cylindres variait de 4 à 10 mm.
La valvuloplastie a été réalisée 3 à 4 fois avec un intervalle de 3 à 4 minutes. Le temps de gonflage du ballon était de 5 à 10 secondes. Après chirurgie plastique, le ballon et le conducteur ont été retirés de la lumière de l'artère sous-scapulaire et son extrémité proximale a été ligaturée. Ainsi, le diamètre de la lumière de l’artère axillaire est resté le même. Si le diamètre de l'artère sous-scapulaire était insuffisant pour laisser passer le cathéter, l'artère axillaire ou fémorale était utilisée comme accès.
Chez les enfants de plus d'un an, une ponction de l'artère fémorale a été réalisée selon Seldinger. Ensuite, un cathéter en queue de cochon 5-6F y a été passé. DANS Dernièrement Nous avons commencé à utiliser des introducteurs 6-7F, ce qui a considérablement simplifié la procédure de changement du cathéter dans l'artère et a également réduit le risque de développer une thrombose résultant de lésions de l'intima de l'artère fémorale. Après avoir installé un cathéter dans l'aorte ascendante, afin de prévenir la thrombose de l'artère fémorale, le patient a reçu de l'héparine à raison de 100 unités. pour 1 kg de poids corporel.
Ensuite, après avoir enregistré la courbe de pression dans l’aorte, une aortographie a été réalisée à partir de sa section ascendante. Ensuite, le cathéter pour le cathétérisme du ventricule gauche a été changé. Après le cathétérisme, la forme d'onde de pression ventriculaire gauche a été enregistrée. Ensuite, un cathéter en queue de cochon a été passé à travers un guide de 260 à 300 cm de long dans la cavité ventriculaire gauche et une ventriculographie a été réalisée. Ensuite, le diamètre réel de l’anneau valvulaire aortique a été calculé.

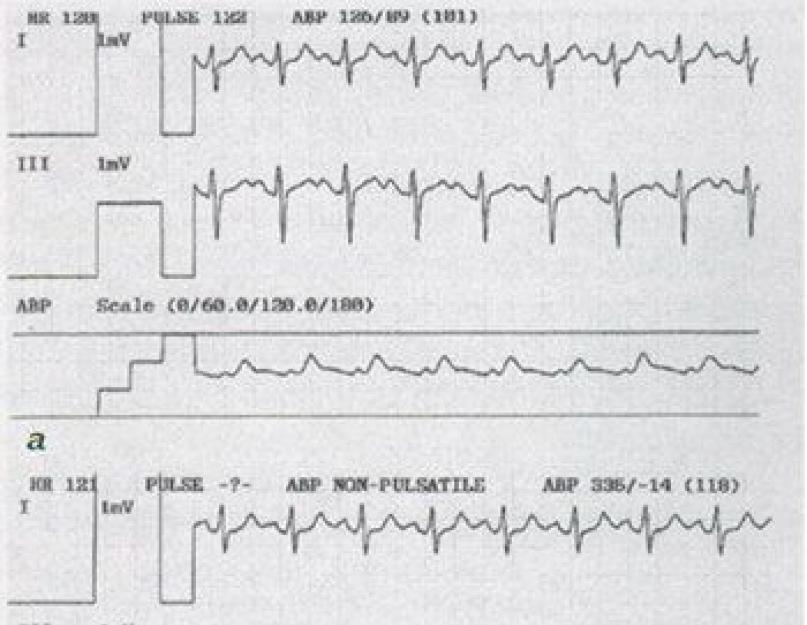
A - avant TLBVP, la pression dans l'aorte est de 126/89 mm Hg. Art.; b - avant TLBVP, la pression dans le ventricule gauche est de 335/0-14 mm Hg, le gradient de pression systolique maximal entre le VG et l'Ao est de 209 mm Hg. Art.; c - après TLBVP, le gradient de pression systolique entre le VG et l'Ao est de 24 mm Hg.
Pendant toutes les procédures ci-dessus Attention particulière axé sur le contrôle de la fréquence cardiaque. Lorsque des extrasystoles sont apparues, les procédures ont été arrêtées et le cathéter ou le conducteur a été installé dans la cavité du ventricule gauche dans une position qui ne provoquait pas de troubles du rythme. Après avoir retiré le cathéter, un cathéter à ballonnet a été inséré dans le ventricule gauche le long du fil guide restant et positionné de manière à ce que la valvule aortique soit située entre les marqueurs radio-opaques du ballon.
Il ne faut pas oublier qu'au moment de la valvuloplastie par ballonnet, le flux sanguin à travers la valvule aortique est perturbé, la pression intraventriculaire augmente et l'apport sanguin au myocarde est perturbé. L'étirement excessif du VG lors de la dilatation est également un point négatif lors de la réalisation de chirurgie plastique. Comme méthode de protection, nous avons utilisé une courte période de gonflage du ballon (pas plus de 10 secondes).
Technique de valvuloplastie
La technique de valvuloplastie que nous utilisons est similaire aux techniques utilisées par d'autres auteurs.Le diamètre du ballon sélectionné était inférieur de 1 à 2 mm au diamètre de l'anneau valvulaire aortique, ce qui coïncidait avec les recommandations de nombreux chercheurs. Pour la sténose aortique sous-valvulaire, un ballon égal au diamètre de l'anneau valvulaire a été utilisé. La préférence a été donnée aux ballons d'une longueur de 3 à 5 cm. L'utilisation de ballons plus courts rend difficile la fixation du ballon dans l'anneau de valve, et les ballons plus longs provoquent des troubles du rythme dus à un traumatisme myocardique.
Pour surveiller la position du ballon et la progression de la dilatation valvulaire, la fluoroscopie a été utilisée en projections frontales et latérales, ce qui donne une idée plus précise de l'emplacement du ballon.

A - la flèche indique le rétrécissement de la projection de la valve aortique sténosée ; b - il n'y a pas de constriction
Ensuite, le ballon a été gonflé en y injectant un mélange d'agent de contraste et de solution physiologique dans un rapport de 1:6 jusqu'à ce qu'un étranglement se forme sur le ballon. Nous avons utilisé un produit de contraste dilué, car un tel mélange s'évacue facilement et rapidement du ballon. L'apparition du rétrécissement était due à la résistance élevée de l'anneau de soupape rétréci lorsque la pression à l'intérieur du cylindre augmentait.
Dans le même temps, le constriction a permis de vérifier la bonne position du cylindre. En cas de placement incorrect, le produit de contraste était évacué du ballon et sa position était modifiée. Après avoir assuré sa localisation correcte, le gonflage maximum du ballon a été réalisé sous contrôle visuel constant. L’étranglement apparu sur le ballon s’est redressé, indiquant une expansion de la zone rétrécie.
La survenue d'une ischémie au moment de la dilatation due à la fermeture des embouchures des artères coronaires sert également de signe indirect de l'efficacité de la dilatation. Un manomètre a été utilisé pour surveiller la pression dans le cylindre. La pression dans le ballon a été ajustée à 5-10 atmosphères, en fonction du degré de rigidité des feuillets valvulaires aortiques et des caractéristiques techniques du cathéter à ballon.
Chez les patients présentant des cuspides valvulaires aortiques rigides, lorsque le ballon est gonflé, il peut être éjecté de la cavité du ventricule gauche. Pour éviter cela, il est conseillé d'utiliser des conducteurs rigides d'un diamètre de 0,035 mm de chez Schneider (Suisse), COOK (Danemark) et Meditech (USA). Un tel conducteur est inséré dans le cathéter à ballonnet après son installation dans la saillie de l'anneau de valve.
Après dilatation, le cathéter à ballonnet a été retiré avec des mouvements de rotation, après avoir laissé un fil guide dans le ventricule gauche. Ensuite, un cathéter en queue de cochon a été passé le long du fil guide, la pression dans le ventricule gauche a été enregistrée, le cathéter a été progressivement retiré et le gradient de pression systolique sur la valvule aortique a été enregistré. Une aortographie a ensuite été réalisée à partir de l'aorte ascendante en utilisant le même cathéter pour déterminer le degré de régurgitation aortique.

Chez les patients présentant une sténose aortique sous-valvulaire, la technique permettant de réaliser cette procédure ne différait généralement pas de la technique de dilatation de la sténose aortique valvulaire. Les caractéristiques de cette intervention incluent un diamètre légèrement plus grand du cathéter à ballonnet (il peut être égal au diamètre de l'anneau de valve). De plus, la rigidité de la membrane sous-valvulaire nécessite généralement l'utilisation d'un conducteur rigide et l'utilisation de ballons. haute pression(jusqu'à 17 guichets automatiques).

A - avant la dilatation du ballonnet, une membrane est visible sous l'anneau fibreux de la valve aortique (flèche supérieure) ; b - après dilatation du ballon, la membrane sous-valvulaire est absente (flèche)
B.G. Alekyan, E.Yu. Danilov